大阪大学大学院医学系研究科
呼吸器・免疫内科学
Department of Respiratory Medicine and Clinical Immunology, Graduate School of Medicine, The University of Osaka
喘息というと小さい子供の病気というイメージがあるかもしれません。しかし、大人の喘息患者さんの数は年々増加しており、2017年の調査では成人の10.4%が喘息症状を患っているという結果がでました。特に最近はタバコが主な原因となる慢性閉塞性肺疾患(COPD)と喘息を合併した患者さんが増えています。大人の喘息の症状は患者さんによって様々で、典型的な症状がでないことで喘息と診断されずに過ごされている患者さんが多くいると考えられます。喘息かもしれないと疑って、適切に診断して治療をスタートすることが大切です。
喘息の患者さんでは、呼吸するときの空気の通り道である気道にアレルギーによる炎症(熱がでるような炎症ではなくアレルギーによる2型炎症と呼びます)が起こって狭くなり、呼吸が苦しくなる状態を繰り返します。症状がないときでも炎症をおこして過敏になっており、何かのきっかけで気道が急に狭くなり発作のように症状が起こります。
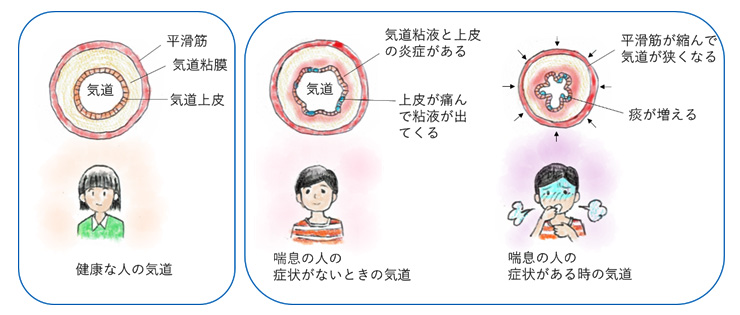
喘息の症状は、息苦しさや、呼吸時に「ヒューヒュー」「ゼーゼー」という喘鳴(ぜんめい)などの他に、咳だけの喘息もよく知られています。症状の例として、①呼吸時に「ヒューヒュー」「ゼーゼー」という音がでる、②走ったり運動をした後に咳き込んだり息苦しい、③夜間・早朝に症状が出やすい・症状のせいで目が覚める、④風邪をひいた後に咳が長く続く、⑤天気がよくない時や台風など気圧に変化がある時に息苦しい、咳き込む、⑥疲れているとき症状が出る、⑦発作を引き起こす刺激を受けた時に症状が出る、などがあります。このような症状がある場合、医療機関を受診してください。
喘息は1つの症状と検査だけでは診断は難しく、今までの症状の経過や気道が狭くなっていないかを数値的に評価する検査などから総合的に診断します。
| ① | 症状:急にでてくる息苦しさ、喘鳴、繰り返す咳などを確認します。 |
|---|---|
| ② |
呼吸機能検査(スパイロメトリー):スパイロメーターという機械を使い、息を吸う能力と息を吐く能力を調べる検査です。まず息を思い切り吸い込み、次に力いっぱい吐きます。この時、息を思いっきり吸ったときの肺活量と吐き出した時の最初の1秒間の空気の量を測定します。力いっぱい息を吐き出したときの息の強さ(速さ)の最大値のことを「ピークフロー」といいます。喘息の悪化時では、1秒間で思いっきり吐き出せる息の量が少なくなりピークフローの値が低くなります。これは気道が狭くなって呼吸の時の空気の流れが悪くなっているからです。
喘息患者さんでは、気道が急に狭くなったり、治療をすれば気道が広くなるなど「可逆性」があることが大きな特徴です。気道を拡張させる薬剤を吸入した後に呼吸機能検査を行い、薬剤を吸入する前と後を比べて1秒間で思いっきり吐き出せる息の量が多くなるかどうかを確認することが診断に有用です。 また、患者さんご自身で、ピークフローを何回か測定して診断をする方法もあります。市販されているピークフローメーターを使って1日2~4回、3日間以上ピークフローを測定します。喘息患者さんでは朝と夕方で気道の太さの差が健常な人よりも大きくなっていて、朝と夕方のピークフローの値も差が大きくなります。気道の炎症を抑えるステロイドの吸入薬を吸入することで、この朝と夕方の気道の太さの差が改善して健常な人と同じ程度のピークフローの変化になるかどうかを観察します。ステロイド吸入薬で改善しているようなら喘息を強く疑います。
|
| ③ | 気道が過敏になっているかの検査:喘息ではさまざまな刺激(冷気、タバコの煙、運動負荷、ダニ・カビ・ホコリなどのアレルゲン、痛み止めやβ遮断薬などの薬剤)に反応して気道が狭くなります。この検査では、薬剤で気道を刺激したり運動ストレスを患者さんに加えることで、気道が狭くなるかどうか観察します。喘息発作を引き起こす危険もあるため、②の呼吸機能検査で喘息の診断ができない場合にこの検査を行うか検討します。 |
| ④ | 息に含まれる一酸化窒素の測定:喘息患者さんの息では、アレルギーによる気道の炎症である「2型炎症」を反映する一酸化窒素というガスが吐く息で多くなります。一酸化窒素の濃度が高いことで「2型炎症」があることを示し、喘息の診断の補助になります。 |
| ⑤ |
アレルギーやアトピー性皮膚炎などのアトピー素因がないか:アトピー素因とは、ダニやほこりといったものに対して過敏に反応してしまい、気道、鼻、眼、皮膚などで炎症を起こす体質のことです。そのような体質がないかどうか、患者さん自身(さらに血のつながったご家族にも)、アレルギー性鼻炎・結膜炎、アトピー性皮膚炎がないか確認します。大人の喘息患者さんのうち半数以上が、喘息症状の原因となる物質(アレルゲン)を持っています。何がアレルゲンとなっているのか血液検査や皮膚反応検査などで調べることができます。 |
| ⑥ |
咳や息苦しさを引き起こす他の病気ではないことの確認:喘息以外に息苦しい原因となる病気や合併症がないか調べることも重要です。
|
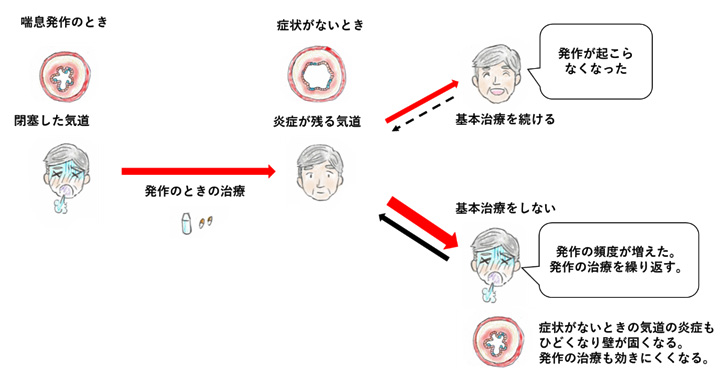
喘息治療は、喘息のガイドライン(喘息予防・管理ガイドライン2018)にのっとって治療を行います。発作の頻度、発作の強さ、夜間に症状があるかどうかで重症度を決め、重症度に合わせて治療します。「症状が起こらないように毎日行う治療(基本治療、追加治療)」と「症状や発作が起きた時に行う治療(発作治療)」の二つに分けられます。毎日行う治療として吸入ステロイド薬を使用することが多く、内服薬を併用することもあります。
喘息症状がないときでも気道の炎症は続いており、風邪やほこりなど炎症を引き起こす刺激が加わると、再び症状が現れてしまいます。そのため、喘息は症状がある時だけではなく、毎日治療することが大切です。治療せずに放置すると気道の炎症が悪化して、発作の頻度が多くなったり、症状が重くなることがあります。
「発作が起こらない、コントロール良好な状態」を目指して治療します。
吸入薬は吸入器のタイプによって吸入方法がちがいます。吸入方法を間違えるとせっかくの薬が十分効きません。また、年齢によって吸入する力も異なるため、吸入する力の弱い高齢者の場合、十分吸入できる薬や方法に変えることも重要です。
医師や薬剤師の吸入指導を受けたり、吸入薬の吸入方法が動画で視聴できるインターネットのサポートチャンネル「吸チャン」などを参考にしていただき、正しく吸入しましょう。

喘息の発作が起こらないだけではなく、喘息の症状がないときにも気道が狭くなっていないかを観察することが大切です。息を吐き出す強さ(速さ)を調べるピークフローメーターはインターネットや薬局などで購入できます(松吉医科器械からミニ・ライト®やエアゾーン®、村中医療器からパーソナルベスト®やアズマチェック®などが販売されています)。高血圧の患者さんが血圧を測って血圧日記をつけるように、喘息ではピークフローを測って喘息日記をつけます。喘息日記で毎日のピークフローの値や喘息と関係するつらい症状を書いていくと気道が狭くなりかけていないかを知ることができます。病院の診察日にたまたま調子が良くても普段の調子が悪い場合は、患者さんの喘息日記の記録を見て薬を変えることもある大切な記録です。


治療を受けていてもまだ発作が起こるようであれば、診断と治療を見直す必要があります。吸入薬をキチンと正しく吸入できているか、内服の飲み忘れがないか確認しましょう。悪くしている原因(喫煙、喘息を悪くさせる薬の内服、アレルギー症状を引き起こす身の回りの環境)にさらされていないかも重要です。喘息ではなく肺炎や心不全など他の病気で息苦しくなっている可能性もありますので、医師に相談しましょう。また、自宅で発作をおこしたときにどうすればよいかを普段から医師と話し合っておきましょう。
